Publié le 10 aoû 2011Lecture 9 min
Vertiges : quand demander une imagerie ?
A. BOULIN, Service de neuroradiologie, Hôpital Foch, Suresnes
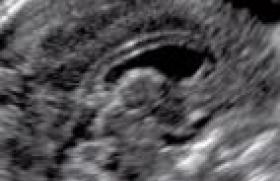
Symptôme extrêmement fréquent avec une prévalence de 5 % par an dans la population générale (1), motivant 3,3 % des consultations dans les services d’urgence (2), le vertige est une sensation erronée de déplacement (le plus souvent rotatoire) de l’environnement par rapport au sujet. L’existence d’un nystagmus discret ou vertical, de céphalées ou de cervicalgies associées à un vertige aigu isolé doivent éveiller l’attention. L’ équilibre est la résultante d’informations sensorielles issues du vestibule situé dans l’oreille interne relayées vers les noyaux vestibulaires du tronc cérébral, des yeux et des récepteurs proprioceptifs des articulations et des muscles répartis dans le corps. Un conflit entre les informations de ces trois sources provoque une sensation erronée de mouvement : le vertige. La lésion responsable du vertige peut donc se situer aussi bien dans l’oreille que dans la fosse postérieure.
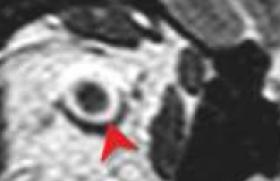
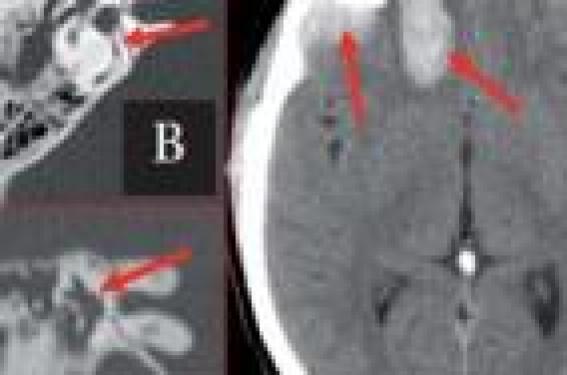
Prise en charge du patient vertigineux Figure 1. TDM crâne sans injection, filtre parenchymateux (A), filtre osseux (B : axial, C : coronal). Accident de la voie publique avec traumatisme crânien, perte de connaissance et vertige aigu post-traumatique avec otorragie droite. Contusion hémorragique frontobasale droite avec hémorragie sous arachnoïdienne (A), fracture du rocher translabyrinthique droite avec otorragie comblant la caisse (B, C). L’interrogatoire du patient est fondamental car, dans la plupart des cas, il donne une orientation étiologique et évite souvent une demande inutile d’imagerie. Il permet de préciser le type du vertige, de le différencier de la sensation de déséquilibre ou d’éblouissement (rappelons, cependant, que la littérature anglo-saxonne emploie souvent le terme de « dizziness » pour désigner à la fois les vertiges, les déséquilibres et les éblouissements). Il permet d’éliminer les vertiges non vestibulaires : prise médicamenteuse, malaise vagal, hypoglycémie, phobie, etc. Il recherche : - les facteurs déclenchants : traumatisme, changement de position (VPPB = vertige paroxystique bénin), stress (maladie de Ménière), effort de mouchage (fistule périlymphatique) ; - le mode d’installation : brutal (VPPB, Ménière, névrite vestibulaire, AVC), progressif (SEP, neurinome, etc.) ; - l’évolution : crise unique (névrite), crises itératives (VPPB, Ménière), continu ; - la durée : quelques secondes (fistule périlymphatique), moins d’une minute (VPPB), quelques heures (Ménière), quelques jours (névrite vestibulaire) ; - les signes d’accompagnement : signes neurovégétatifs (nausées, vomissements) marqués, surdité-acouphènes (Ménière), otorrhée (cholestéatome), céphalées (AVC), troubles visuels (SEP), cervicalgies (dissection vertébrale) ; - les antécédents : traumatiques , infectieux, HTA, diabète. • L’examen clinique précise le nystagmus, les déviations segmentaires, l’intensité des signes neurovégétatifs, l’existence de signes neurologiques associés permettant d’intégrer le vertige dans un syndrome vestibulaire périphérique (harmonieux) ou central (dysharmonieux). L’existence de signes ORL (surdité, otorrhée), de céphalées ou de cervicalgies peuvent orienter le diagnostic étiologique. La plupart des vertiges aigus vus dans les SAU relèvent de trois étiologies ne mettant pas en cause le pronostic vital (VPPB, maladie de Ménière et névrite vestibulaire). Leur diagnostic se fait facilement par l’interrogatoire, l’examen clinique, et ne nécessite aucune imagerie. Figure 2. IRM encéphalique, séquence de diffusion (A, B), Flair (C), T1 suppression de graisse (D), ARM des troncs supra-aortiques avec gadolinium (E). Syndrome De Wallenberg gauche de survenue brutale, 48 h après un accident de voiture chez une patiente présentant des cervicalgies. Sur l’IRM réalisée à J0 des signes cliniques, petites lésions ischémiques de l’hémibulbe gauche et du vermis cérébelleux, visibles en hypersignal en diffusion (A, B), alors que le Flair est normal (C). Dissection vertébrale bilatérale avec un hématome pariétal hyperintense bien visible (D). Sur l’ARM, dissection bilatérale en V2 des vertébrales (E). Figure 3. TDM sans injection réalisé à J0 (A). IRM encéphalique réalisée à J1, sagittale T1 (A), axiale Flair (C) et EGT2 (D), coronale T1 sans (E) et avec gadolinium (F), ARM avec gadolinium (G). Céphalées, vertiges d’apparition brutale chez une femme de 40 ans suivie pour un cancer du sein en cours de traitement. Découverte d’une HTA à l’arrivée aux urgences. Hématome cérébelleux droit en TDM (A). Sur l’IRM, l’hématome est visible en T1 en isosignal avec déjà des zones hyperintenses en périphérie et au centre (B, E), hypo-intense en Flair (C) et en EGT2 (D). L’ARM gadolinium (G) ne visualise aucune malformation vasculaire en regard de l’hématome, et la séquence coronale T1 après gadolinium ne montre pas de tumeur sous-jacente à l’hématome, mais un banal rehaussement périphérique (F). Intérêt de l’IRM précoce avec injection de contraste des hématomes (avant le 3e jour) pour visualiser une éventuelle lésion sousjacente (malformation vasculaire, tumeur, etc.) à l’origine de l’hémorragie. Figure 4. IRM encéphalique à J1, séquence de diffusion (A), cartographie du coefficient de diffusion (B), Flair (C), ARM des troncs supra-aortiques avec gadolinium (D), IRM de contrôle à 3 mois, ARM des troncs supra-aortiques avec gadolinium (E). Femme de 40 ans, grand vertige rotatoire d’apparition brutale, nausées, vomissements. À l’examen, syndrome vestibulaire périphérique droit. Tableau typique de névrite vestibulaire droite ne nécessitant pas d’imagerie, mais cervicalgie droite ayant motivé la réalisation d’une IRM à J1. Ischémie cérébelleuse droite visible en hypersignal en diffusion (A) avec baisse significative du coefficient de diffusion (B), déjà visible en Flair (C), mauvaise visualisation de la portion initiale de la vertébrale droite sur l’ARM gadolinium (D) qui a pratiquement disparue sur l’ARM de contrôle à 3 mois (E). Ceci correspondait vraisemblablement à une petite dissection à l’origine de la vertébrale droite. Figure 5. Florilège de lésions responsables de vertige visualisées en IRM. A : T1 sagittal : vertige en hyperextension cervicale. Malformation d’Arnold Chiari. B, C : T2 axial, vertige chez une femme de 25 ans avec antécédent de névrite optique rétrobulbaire droite. SEP avec lésions démyélinisantes en hypersignal T2 dans le tronc cérébral et la substance blanche paraventriculaire sustentorielle. D et E : coupe axiale inframillimétrique pondérée T2 (Fiesta) et reconstruction volumique du labyrinthe droit obtenue à partir de ces coupes. « Instabilité » chronique. Malformation labyrinthique portant sur le vestibule. F, G, H : axiale Fiesta, axiale et coronale après gadolinium. Vertige, surdité de perception droite. Schwannome vestibulaire droit. I, J, K : axiale Flair, T1, T1 avec gadolinium. Vertige aigu chez un homme de 75 ans hypertendu. Hémorragie intralabyrinthique droite apparaissant sous forme d’un hypersignal T1 et Flair du vestibule. Imagerie dans le cadre de l’urgence (3,4) (tableau 1) En 2008, D.E. Newmann-Toker2 a rapporté une étude portant sur l’étiologie des « dizziness » vues dans les services d’urgence américains entre 1993 et 2005 : ces derniers correspondaient à 3,3 % des consultants soit 9 472 patients et l’étiologie otovestibulaire était la plus fréquente. Les vertiges aigus, qui mettent en jeu le pronostic vital et nécessitent des examens d’imagerie en urgence, correspondent essentiellement à trois situations : • les vertiges aigus post-traumatiques. Une fracture du rocher devra être recherchée par un scanner encéphalique permettant de visualiser, en plus de la fracture du rocher, d’éventuelles lésions encéphaliques post-traumatiques (figure 1). • les vertiges aigus associés à des signes otologiques infectieux (otalgie, otorrhée…). L’urgence est au prélèvement et au traitement antibiotique, mais le plus souvent un scanner du rocher est réalisé rapidement. • les vertiges aigus associés à des signes neurologiques.Ils font suspecter en premier lieu un accident ischémique ou hémorragique de la fosse postérieure (figures 2 et 3). L’imagerie à pratiquer en urgence est une IRM encéphalique éventuellement associée à une ARM des troncs supra-aortiques, à défaut le scanner et l’angioscanner peuvent être réalisés (tableau 1). K.A. Kerber s’est intéressé en 20065 à la fréquence des accidents vasculaires cérébraux chez les patients vus aux urgences pour « vertige » (1 666 patients de 2000 à 2003) : le pourcentage des AVC/AIT était de 3,2 %, mais il tombait à 0,7 % si le vertige était strictement isolé sans signe neurologique associé. Bien sûr, un syndrome de Wallenberg (compris dans ces 3,2 %) évoque d’emblée une lésion ischémique du bulbe et impose de réaliser en urgence une IRM. Mais le problème se situe sur ce « 0,7 % d’AVC/AIT révélé par un vertige isolé » qui correspond aux patients présentant des accidents ischémiques cérébelleux, et dont le tableau clinique peut simuler une névrite vestibulaire. L’existence d’un nystagmus discret ou vertical, de céphalées ou de cervicalgies associées à un vertige aigu isolé doivent rendre prudents, inciter à se poser la question du diagnostic différentiel entre névrite vestibulaire et ischémie cérébelleuse, et faire réaliser en urgence une IRM (figure 4). Imagerie des vertiges en pratique quotidienne (6) Le vertige représente 5 % des motifs de consultation des généralistes. Dans un tiers des cas, il s’agit du tableau typique de VPPB dont le diagnostic est clinique. Mais en dehors de cette étiologie, ce symptôme génère de multiples demandes d’examens complémentaires, et notamment d’imagerie. Malheureusement souvent, la prescription médicale ne comporte pas de renseignement précis, rendant difficile la réalisation de l’examen ou du protocole d’imagerie le plus approprié à la recherche de l’étiologie du vertige. Les schémas classiques de prescription sont les suivants : - vertiges et signes « oreille externe- oreille moyenne-oreille interne » : l’examen à réaliser est en général un scanner des rochers sans injection de contraste à la recherche d’un cholestéatome, d’une fistule labyrinthique, d’une malformation labyrinthique, etc. ; - vertiges et atteinte radiculaire cochléovestibulaire : l’IRM est l’examen de choix ; - vertiges et signes neurologiques autres que cochléovestibulaires : l’IRM s’impose ; - sensation de troubles de l’équilibre : là encore, l’IRM est l’examen d’imagerie susceptible d’apporter le plus de renseignements. Le protocole IRM d’exploration des vertiges est rapporté dans le tableau 2), il permet de visualiser des lésions pouvant se situer à tous les niveaux des voies gérant l’équilibre (du labyrinthe au tronc cérébral) (figure 5), les séquences doivent être choisies en fonction du contexte clinique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :