Neuropathie
Publié le 09 jan 2011Lecture 4 min
Syndrome des jambes sans repos : une source de douleur et d’inconfort
A. CHALAL, Aix-en-Provence
Le syndrome des jambes sans repos est méconnu, sous-diagnostiqué surtout chez le sujet âgé polypathologique. Il faut y penser devant un syndrome douloureux des membres inférieurs survenu au repos et le soir, amélioré par la marche, devant des troubles du sommeil ou un syndrome dépressif. En cas d’anomalies cliniques, des explorations complémentaires sont indispensables afin d’éliminer toute pathologie associée. Appelé syndrome d’Ekbom ou paresthésie agitante nocturne des membres inférieurs, il est caractérisé par des sensations profondes désagréables à type de paresthésies ou dysesthésies diversement décrites par les patients. Sa prévalence est estimée à environ 8 % en augmentation avec l’âge, et touche préférentiellement les femmes.
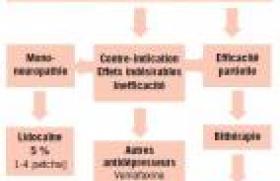
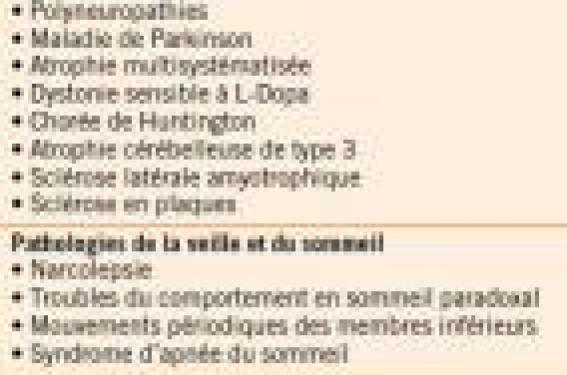
Historique Le syndrome des jambes sans repos (SJSR) est connu depuis des siècles. En 1672, sir Thomas Willis, un médecin britannique, parlait de secousses et de contractions si intenses que les personnes en souffrant n’étaient pas plus capables de dormir que si elles se trouvaient dans une chambre de torture. Au milieu des années 40, le neurologue suédois Karl A. Ekbom a décrit un trouble caractérisé par des troubles sensitifs et moteurs des jambes principalement au repos, auquel il a donné le nom de syndrome de jambes sans repos. Physiopathologie Même si les mécanismes physiopathologiques restent flous, l’efficacité thérapeutique des molécules dopamino-agonistes et la présence d’une dysfonction des récepteurs D2 préet postsynaptiques en imagerie (SPECT et PET) suggèrent une anomalie génétique du métabolisme de la dopamine. Une altération du métabolisme du fer a été également postulée, le fer étant un cofacteur pour la thyroxine hydroxylase, enzyme impliquée dans la conversion de la lévodopa en dopamine. Critères diagnostiques Quatre critères ont été définis par l’International Restless Legs Syndrome Study Group : - besoins impérieux de bouger les membres inférieurs souvent associés à des sensations inconfortables et désagréables. Les membres supérieurs et les autres parties du corps sont beaucoup moins concernés ; - apparition ou aggravation des symptômes lors des périodes de repos ou d’inactivité, particulièrement en position assise ou allongée ; - soulagement ou rémission des symptômes lors des mouvements comme la marche ou l’étirement, au moins temporairement et aussi longtemps que dure l’activité ; - apparition ou nette aggravation des symptômes le soir ou la nuit. En plus de ces quatre critères qui doivent être tous présents pour étayer le diagnostic, il y a trois critères secondaires souvent rencontrés dans le SJSR : - antécédents familiaux : 50 % des cas ; - mouvements spontanés périodiques pendant le sommeil ou l’éveil ; - réponse partiellement positive aux dopaminergiques. Ces critères ne sont pas exigibles pour le diagnostic, mais peuvent aider dans les formes atypiques. Étiologies Le syndrome de jambes sans repos est idiopathique dans 76 à 90 % des cas, selon les études. Un certain nombre de pathologies constituent des causes favorisantes (tableau). Évaluation de la sévérité de la maladie L’échelle internationale du SJSR est une échelle spécifique qui évalue les caractéristiques primaires sensorielles du SJSR, les troubles du sommeil associés et l’impact des symptômes sur l’humeur, la vie quotidienne et les activités, tout en considérant la fréquence des épisodes. Elle est composée de 10 questions, chaque question est cotée de 0 (inexistant) à 4 (très important) : cette échelle établit un score de sévérité allant de 0 à 40 points. Plus le score est élevé plus le syndrome est sévère. Traitement Le traitement dépend de la sévérité des symptômes. Dans les formes légères occasionnelles, le patient peut utiliser de petites doses de L-Dopa ou un antalgique du pallier II. Dans les formes modérées ou sévères, un traitement quotidien est plus efficace, en particulier lorsqu’on manipule les agonistes dopaminergiques qui sont recommandés en première intention. Leur instauration est individuelle nécessitant une titration. Le ropinirole est le seul agoniste dopaminergique qui a obtenu l’AMM pour cette pathologie. En cas de nausées, le dompéridone peut être associé. Les autres antiémétiques aggravent le SJSR, car ils sont bloqueurs des récepteurs centraux de la dopamine. Dans les formes douloureuses, les antiépileptiques (gabapentine, clonazépam) pourraient être prescrits. Les antidépresseurs tricycliques risquent d’aggraver les impatiences. Une ferritinémie inférieure à 50 doit faire penser à une carence ferrique, et justifie alors une analyse étiologique et une substitution.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :