Publié le 21 jan 2009Lecture 20 min
La neuropathie optique dans la maladie de Basedow
L. DU PASQUIER, Service de Médecine Interne, Centre Hospitalier National d’Ophtalmologie des Quinze-Vingts, Paris
L’orbitopathie dysthyroïdienne (ou basedowienne) entraîne une atteinte ophtalmologique polymorphe et complexe. Le diagnostic en est parfois difficile. Une diplopie avec une atteinte mal systématisée peut constituer le motif de consultation initiale. Beaucoup plus rarement, le neurologue sera sollicité devant une atteinte du nerf optique. Une fois, le diagnostic évoqué et confirmé cliniquement, la conduite à tenir dépendra du stade d’activité et de la sévérité de l’atteinte, en recourant si besoin à un avis spécialisé.
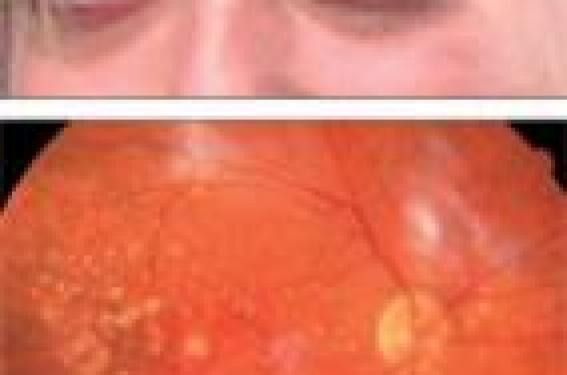
La maladie de Basedow est une pathologie auto-immune fréquente qui a une prévalence en population générale de 1 à 2 % (1). L’atteinte est caractérisée par une hyperthyroïdie avec goitre diffus ; les manifestations auto-immunes extrathyroïdiennes touchent principalement l’orbite, plus rarement on peut observer un myxoedème prétibial. Prés de la moitié des patients ont une atteinte orbitaire clinique d’intensité variable. Si l’orbithopathie dysthyroïdienne est associée à une maladie de Basedow dans 90 % des cas, elle peut également être retrouvée chez des patients ayant une hypothyroïdie auto-immune (maladie de Hashimoto). Enfin, dans 5 % des cas, aucun trouble thyroïdien n’est retrouvé alors que le tableau clinique et l’imagerie sont typiques d’une orbitopathie dysthyroïdienne (syndrome de Means). Tous les âges peuvent être concernés, mais le pic de fréquence se situe entre 20 et 40 ans. Le tabagisme est un facteur favorisant et aggravant de l’orbitopathie dysthyroïdienne. Le retentissement de cette atteinte ne doit pas être sous-estimé. Si les conséquences esthétiques et fonctionnelles sont le plus souvent évidentes dans les formes sévères, l’impact des formes modérées sur la qualité de vie a été longtemps méconnu. Les formes les plus graves, susceptibles d’entraîner une perte fonctionnelle de l’oeil par atteinte du nerf optique ou ulcère cornéen, nécessitent une prise en charge ophtalmologique urgente. Dans tous les cas, l’équilibration du dysfonctionnement hormonal thyroïdien est une priorité, et une prise en charge endocrinologique est nécessaire. Le diagnostic clinique de l’orbitopathie dysthyroïdienne L’atteinte inflammatoire et l’augmentation de la pression intra-orbitaire peuvent entraîner des symptômes variés, dont le plus fréquent est la douleur. Cette douleur est le plus souvent décrite comme une sensation d’oppression orbitaire, elle peut être augmentée dans certaines directions du regard. Une photophobie, une sensation de corps étranger, un larmoiement excessif sont fréquemment rapportés et témoignent de l’atteinte inflammatoire. L’atteinte musculaire est responsable d’une diplopie souvent fluctuante, parfois intermittente, dont le retentissement fonctionnel est majeur lorsqu’elle concerne le regard primaire. Une symptomatologie à type de flou visuel, ne s’améliorant pas au clignement (donc sans rapport avec le larmoiement excessif) doit être systématiquement recherchée, car elle fait craindre une atteinte du nerf optique, tout particulièrement si elle s’associe à une diminution de la perception des couleurs. L’examen ophtalmologique va permettre de répertorier l’ensemble des signes cliniques. L’atteinte des tissus mous est retrouvée chez 34 à 72 % des patients ayant une orbitopathie dysthyroïdienne. Le retentissement esthétique de cette atteinte peut être extrêmement important. Les signes inflammatoires visibles à l’inspection comportent : - l’érythème conjonctival, à évaluer avant toute manipulation de l’oeil ; - l’oedème palpébrale et périorbitaire ; - l’érythème palpébral ; - la visualisation de vaisseaux dilatés à l’insertion des droits latéraux externes ; - l’inflammation de la caroncule et de la plica à l’angle interne de l’oeil. • Le chémosis correspond à un oedème de la conjonctive. Il peut être recherché au niveau de la conjonctive latérale lors de la mobilisation de la paupière inférieure. Il est quantifiable lors de l’examen à la lampe à fente. • La rétraction palpébrale touche 98 % des patients ayant une orbitopathie dysthyroïdienne. La lagophtalmie, occlusion incomplète des paupières, est en rapport avec la rétraction palpébrale, l’exophtalmie et la fixité des paupières. Elle entraîne un risque d’atteinte cornéenne. • L’exophtalmie concerne 40 à 70 % des patients ayant une orbitopathie dysthyroïdienne. Elle peut être mesurée cliniquement grâce à un exophtalmomètre type Hertel et quantifiée plus précisément par l’imagerie orbitaire. Fond d'oeil d'une patiente atteinte de neuropathie optique. Plus de 50 % des patients ayant une orbitopathie dysthyroïdienne ont des troubles de la motricité oculaire. L’évaluation de cette atteinte est d’autant plus complexe que la diplopie résulte de phénomènes restrictifs souvent multiples et non d’une paralysie oculomotrice classique. En effet, l’atteinte oculomotrice du Basedow est une myosite suivie d’une fibrose rendant le muscle rigide et inextensible. Une déviation d’un globe oculaire et/ou une attitude compensatrice de la tête (dans la majorité des cas, le patient regarde de « haut », menton levé) sont recherchées au repos. L’étude des ductions (mouvements monoculaires) permet d’évaluer l’excursion maximale dans les différentes positions du regard ; quand l’excursion est limitée dans un champ donné, une restriction du muscle opposé est très probable. L’étude des versions (mouvements binoculaires) examine la symétrie des mouvements oculaires ; cette évaluation est indispensable en cas de correction chirurgicale, l’objectif étant de symétriser et non obligatoirement de tenter une normalisation hypothétique des ductions. Le cover test (dissociation des mouvements oculaires à l’aide d’un écran placé alternativement devant chaque oeil) permet de détecter un strabisme et, par l’utilisation d’un prisme, de mesurer la déviation. Le champ visuel binoculaire met en évidence l’importance du champ de diplopie par rapport au champ visuel global et sa régression possible. D’autres tests comme le test de Hess-Lancaster peuvent être réalisés dans le cadre du bilan orthoptique. La plus grave des complications de l’orbitopathie dysthyroïdienne est l’atteinte du nerf optique. La gravité des atteintes cornéennes est extrêmement variable. Une atteinte cornéenne à type de kératite ponctuée superficielle est fréquente en cas d’orbitopathie dysthyroïdienne. Elle doit être recherchée en cas de symptômes ou de signes d’irritation afin de prescrire un traitement topique adapté. Si ces lésions cornéennes s’associent à une inocclusion palpébrale, il existe un risque d’ulcération et même de perforation pouvant entraîner la perte de l’oeil. Ce risque est plus important si le phénomène de Bell est faible. Lors de la fermeture des paupières, le globe oculaire se porte normalement en haut et en dehors. En cas d’orbitopathie dysthyroïdienne, ce phénomène peut diminuer du fait des lésions restrictives qui touchent le globe oculaire et ne plus jouer son rôle protecteur de la cornée. La plus grave des complications de l’orbitopathie dysthyroïdienne est l’atteinte du nerf optique par compression à l’apex orbitaire ou par étirement. Sa prévalence est de 5 à 10 % des orbitopathies dysthyroïdiennes ; elle est plus fréquente chez les hommes, en cas de diabète et chez les patients les plus âgés. Le plus souvent l’atteinte est bilatérale et progresse à bas bruit. Les symptômes sont rarement rapportés spontanément par les patients, car ils sont discrets, à type de brouillard visuel, de désaturation de la vision des couleurs, de tâches grises. En cas de suspicion d’atteinte du nerf optique, un examen complet est nécessaire avec détermination de l’acuité visuelle, examen de la vision des couleurs, fond d’oeil, recherche d’un déficit des afférences du réflexe photo-moteur, champ visuel automatique. Ce bilan peut être complété par la réalisation de potentiels évoqués visuels et par une évaluation de la sensibilité aux contrastes. En cas de clinique évocatrice d’atteinte du nerf optique, il est nécessaire de compléter le bilan par une imagerie IRM. Dans une étude récente, portant sur 47 cas recrutés prospectivement, un quart des patients ayant une atteinte du nerf optique avaient un score d’activité clinique inférieur à 3 et un tiers de ces patients n’avaient pas d’exophtalmie significative (2). Le fond d’oeil était peu sensible puisqu’il retrouvait un aspect normal du disque optique dans plus de la moitié des cas, mais la présence d’une anomalie était très spécifique. Une altération de la vision des couleurs constituait un critère diagnostique positif important. L’imagerie (IRM ou TDM orbitaire) avait une sensibilité de 71 % et une spécificité de 80 %, confirmant la compression du nerf optique à l’apex par l’augmentation du volume musculaire. La variabilité de la symptomatologie et des signes cliniques rend difficile la caractérisation de l’atteinte. L’utilisation d’une classification doit permettre une description précise de l’orbitopathie dysthyroïdienne à un temps donné, une aide au choix du traitement et l’évaluation de l’efficacité du traitement proposé. La classification la plus connue est la classification NOSPECS (3) (tableau 1). Tableau 1. Classification NOSPECS (1977) Classe Description 0 - N Ni signes ni symptômes 1 - O Signes seuls, pas de symptômes : rétraction palpébrale isolée 2 - S Atteinte des tissus mous : érythème et oedème palpébral, érythème conjonctival, inflammation de la caroncule, photophobie, larmoiement, sensation de corps étranger, douleur 3 - P Exophtalmie : a. 3-4 mm ; b. 5-7 mm ; c. ≥ 8 mm. 4 - E Atteinte musculaire : a. limitation en position extrême ; b. limitation évidente de la mobilité du globe oculaire ; c. fixation du globe oculaire. 5 - C Atteinte cornéenne : a. érosions cornéennes ; b. ulcération ; c. opacité, nécrose, perforation. 6 - S Atteinte du nerf optique : a. pâleur papillaire ou anomalie du champ visuel avec AV > 3/10 ; b. pâleur papillaire ou anomalie du champ visuel avec AV < 3/10 ; c. acuité visuelle < 1/10. Cependant, cette approche reste limitée pour apprécier la progression ou la régression de l’atteinte, ainsi que le degré d’inflammation. Afin de pallier ces limitations, un groupe de travail européen a élaboré un questionnaire clinique exhaustif qui permet une évaluation reproductible et sensible aux changements de l’orbitopathie dysthyroïdienne (4). Ce CRF est disponible sur le site : http://www.eugogo.org/. Quel bilan complémentaire ? La chronologie de la survenue des signes ophtalmologiques par rapport à l’hyperthyroïdie est variable. Le plus souvent, l’hyperthyroïdie et l’orbitopathie surviennent dans un délai de 6 mois. En cas de délai plus important, l’atteinte initiale est le plus souvent thyroïdienne. Chez un patient n’ayant pas de suivi thyroïdien, la découverte d’une orbitopathie doit faire rechercher une dysthyroïdie par les dosages de TSH et de T4 libre. Le contexte auto-immun doit être évalué avec la recherche des anticorps dirigés contre le récepteur de la TSH (trak), mais aussi la détection des anticorps anti- TPO et de façon moins spécifique des anticorps antithyroglobuline. Le diagnostic d’orbitopathie dysthyroïdienne est clinique et la réalisation d’une IRM ou d’un TDM orbitaire, avec coupes coronales, n’est pas systématique à l’exception des atteintes unilatérales et des suspicions de neuropathie optique. Les formes strictement unilatérales sont rares (moins de 10 %), elles justifient un bilan étiologique précis basé sur l’imagerie IRM à la recherche d’une cause tumorale, vasculaire (fistule carotido-caverneuse) ou inflammatoire à type de pseudotumeur inflammatoire. L’autre indication absolue de l’imagerie est la suspicion d’une atteinte du nerf optique à la recherche d’une compression à l’apex (apical crowding). L’IRM semble supérieure au TDM orbitaire ; dans cette indication, elle permet d’affirmer la compression apicale et de rechercher un effacement de la graisse périneurale à l’apex de l’orbite, qui constitue un argument supplémentaire en faveur de l’atteinte du nerf optique. En dehors de ces deux indications, le choix entre la réalisation d’une TDM ou d’une IRM dépend des éléments recherchés. L’indication absolue de l’imagerie est la suspicion d’une atteinte du nerf optique. Les avantages de la TDM orbitaire sont la rapidité et la disponibilité de l’examen, la visualisation des structures osseuses qui est indispensable avant la réalisation d’une décompression orbitaire, une excellente sensibilité pour identifier l’augmentation de taille des muscles oculomoteurs, la mesure précise de l’exophtalmie. Le principal inconvénient est le caractère irradiant de l’examen. L’IRM a une très bonne résolution pour l’étude des tissus mous orbitaires. Le degré de l’atteinte oedémateuse inf lammatoire des muscles oculomoteurs peut être évalué par la mesure du temps de relaxation en T2 (observation d’un hypersignal en séquence T2 au sein du corps musculaire en cas d’inflammation), ainsi que par l’utilisation des séquences STIR. L’IRM a donc toute sa place dans les formes actives. En l’absence de consensus concernant la place de l’imagerie orbitaire, la décision de prescrire une TDM ou une IRM se justifie par la nécessité d’une évaluation objective de l’atteinte, ainsi que par le risque d’ignorer un éventuel diagnostic différentiel. Activité et sévérité de l’orbitopathie dysthyroïdienne La prise en charge thérapeutique de l’orbitopathie dysthyroïdienne va dépendre de deux notions distinctes qui sont la sévérité et l’activité de l’atteinte. L’histoire naturelle de l’orbitopathie dysthyroïdienne, décrite en 1944 par Rundle, se fait par une évolution en quatre phases. La première est représentée par la dégradation progressive qui peut durer plusieurs mois, cette période d’activité reflétant l’évolution du processus auto-immun marquée par l’inflammation tissulaire, l’infiltration lymphocytaire, la production de glycosaminoglycanes et l’oedème. La deuxième phase correspond à un plateau de stabilisation clinique avec une diminution de l’activité. Lors de la troisième phase, on observe une lente amélioration spontanée qui peut durer une année, puis vient la quatrième phase de stabilisation clinique. Avec la régression de l’inflammation, une fibrose peut se développer et lors de cette phase de « burn out », il persiste souvent une exophtalmie et/ou une atteinte chronique de la motricité oculaire. C’est cette variabilité temporelle qui a conduit à développer le concept d’activité dans l’orbitopathie dysthyroïdienne. Le pic d’activité précède toujours la survenue de l’atteinte orbitaire maximale avec un délai variable. Le degré d’inflammation orbitaire n’est pas évaluable directement et seuls les symptômes et les signes inflammatoires visibles peuvent être pris en compte. Le score d’activité clinique (5) intègre ces données. Dans les cas difficiles, il peut être nécessaire d’attendre quelques mois, l’évolution dans le temps du degré d’atteinte étant un argument en faveur d’une orbitopathie active. La version la plus récente du score d’activité clinique intègre cette notion de variabilité temporelle (tableau 2). Tableau 2. Score d’activité clinique (1 point par item) 1 – Douleur spontanée 2 – Douleur aux mouvements oculaires extrêmes 3 – OEdème palpébral en phase inflammatoire (non séquellaire) 4 – Rougeur palpébrale 5 – Rougeur conjonctivale en phase inflammatoire (ne pas tenir compte des atteintes incertaines) 6 – Chémosis 7 – Inflammation de la caroncule ou de la plica 8 – Augmentation de 2 mm ou plus de l’exophtalmie dans un délai de 1 à 3 mois 9 – Diminution de la motilité oculaire de plus de 8 degrés dans un délai de 1 à 3 mois 10 – Diminution de l’acuité visuelle dans un délai de 1 à 3 mois Dans une approche pragmatique, le score d’activité clinique permet de ne pas ignorer une atteinte active qui nécessiterait un traitement médical adapté et, inversement, de ne pas orienter trop tôt le patient vers une chirurgie orbitaire, oculomotrice ou palpébrale qui ne doit être envisagée qu’en phase non évolutive. Le degré du déficit fonctionnel et le retentissement esthétique définissent la sévérité de l’orbitopathie dysthyroïdienne. Définir le degré de sévérité d’une orbitopathie basedowienne est difficile du fait de l’extrême polymorphisme de l’atteinte, de l’absence de parallélisme entre les différents secteurs touchés, de la grande variabilité temporelle des signes et symptômes, et enfin du caractère individuel du retentissement sur la qualité de vie. Il est cependant souhaitable d’utiliser une classification de la sévérité de l’atteinte, afin de rationaliser les traitements proposés et la conduite à tenir. La classification proposée par le groupe EUGOGO dans le consensus de 2008 (6) définit trois stades de sévérité : atteinte menaçant le pronostic visuel : atteinte du nerf optique et/ou ulcère de cornée ; atteinte modérée à sévère : rétraction palpébrale ≥ 2 mm, atteinte des tissus mous orbitaires modérée à sévère, exophtalmie ≥ 3 mm au-delà des normes pour le sexe et l’ethnie, diplopie dans le regard primaire ou secondaire non intermittente ; atteinte minime : rétraction palpébrale < 2 mm, atteinte des tissus mous orbitaires minime, exophtalmie < 3 mm au-delà des normes pour le sexe et l’ethnie, absence de diplopie ou atteinte intermittente, kératite répondant aux traitement par topiques locaux. Au terme de l’évaluation clinique, qui aura permis de déterminer la sévérité et l’activité de l’orbitopathie dysthyroïdienne, on dispose des éléments permettant de sélectionner les patients qui nécessitent un avis ophtalmologique spécialisé. En effet, la décision de prescrire un traitement immuno-modulateur, qui consiste classiquement en une corticothérapie par bolus intraveineux suivie d’un relais per os ou une radiothérapie orbitaire, est parfois difficile. Bien que la physiopathologie précise de l’orbitopathie dysthyroïdienne reste en partie non élucidée, des progrès importants visant à rationaliser la prise en charge thérapeutique ont été réalisés au cours des 20 dernières années. Des essais cliniques et des conférences de consensus permettent, en particulier, de guider le recours à la corticothérapie. Prise en charge thérapeutique L’atteinte du nerf optique nécessite une prise en charge thérapeutique immédiate. En effet, en l’absence de traitement adapté, le pronostic fonctionnel de l’oeil est en jeu. Les seuls traitements ayant prouvé une efficacité dans les atteintes du nerf optique liées à l’orbitopathie dysthyroïdienne sont les glucocorticoïdes par voie intraveineuse et la chirurgie de décompression orbitaire en urgence. Les résultats d’une étude randomisée réalisée par une équipe ayant l’expérience de ce geste chirurgical montre qu’en première intention la corticothérapie IV est préférable (7). Il s’agit d’une urgence thérapeutique et les posologies sont alors celles utilisées pour les neuropathies optiques d’autre étiologie, avec une surveillance ophtalmologique rapprochée. Après les bolus de solumédrol IV, un relais per os est débuté avec une décroissance très progressive en raison du risque de réactivation de l’atteinte. Si la réponse thérapeutique à la corticothérapie est insuffisante, une décompression orbitaire doit être envisagée sans délai. Les seuls traitements ayant prouvé une efficacité dans les atteintes du nerf optique liées à l’orbitopathie dysthyroïdienne sont les glucocorticoïdes par voie intraveineuse et la chirurgie de décompression orbitaire en urgence. La prise en charge de l’atteinte oculomotrice diffère selon l’activité de l’atteinte et sa sévérité. • Pour les formes minimes avec diplopie intermittente ou lorsque la diplopie est peu gênante, n’apparaissant que dans le regard extrême, la corticothérapie n’est habituellement pas proposée, car les risques liés à ce traitement dépassent les bénéfices escomptés. Une surveillance attentive visant à détecter les patients dont l’évolution se fera vers une aggravation (15 %) est alors proposée, associée aux mesures classiques de prévention de l’aggravation de l’orbitopathie basedowienne : arrêt du tabagisme, restauration et maintien de l’euthyroïdie (en évitant tout passage en hypothyroïdie iatrogène), recours prudent à l’irathérapie. • Les patients ayant une atteinte modérée à sévère avec diplopie dans le regard primaire ou secondaire non intermittente et gênante justifient d’un traitement spécifique de leur orbitopathie basedowienne. Les formes actives sont traitées médicalement et la corticothérapie par bolus intraveineux est le traitement de première intention, car cette voie d’administration est plus efficace et mieux tolérée que la corticothérapie orale. La radiothérapie orbitaire peut être associée à la corticothérapie avec un effet synergique. En cas d’efficacité insuffisante de la corticothérapie par bolus IV, la radiothérapie constitue une indication reconnue dans les formes actives. La chirurgie oculomotrice ne peut être proposée qu’après 6 mois de normalisation de la fonction thyroïdienne. La prescription d’un prisme permet de corriger la diplopie dans le regard primaire en attendant que la chirurgie puisse être envisagée. En effet, la chirurgie oculomotrice ne peut être proposée qu’après 6 mois de normalisation de la fonction thyroïdienne, lorsque l’atteinte orbitaire est devenue inactive et après avoir constaté la stabilisation de l’atteinte oculomotrice. La nécessité d’un geste dépend de la gêne fonctionnelle plus que des troubles esthétiques. Les résultats de la chirurgie sont considérés comme satisfaisants quand ils permettent de récupérer un champ visuel non diplopique, associant le regard primaire et le regard vers le bas. Plusieurs gestes sont souvent nécessaires. L’orbitopathie basedowienne est caractérisée par son polymorphisme et il est rare d’observer une forme à expression « neurologique » pure. Aussi, le traitement de l’atteinte oculo-motrice s’intègre à la prise en charge générale, qui dans l’idéal associe un ophtalmologiste et un endocrinologue. Le recours à une prise en charge ophtalmologique spécialisée est systématique : - dans les formes inflammatoires , en particulier en cas de symptômes douloureux, d’érythème conjonctival ou palpébral, d’oedème palpébral ; - lorsque les symptômes témoignant d’une atteinte cornéenne (sensation de corps étranger, photophobie, larmoiement excessif) persistent après plus d’un mois d’utilisation régulière de larmes artificielles ; - si le risque d’altération cornéenne est élevé en raison d’une inocclusion palpébrale associée à l’absence de phénomène de Bell, l’ulcère cornéen constituant une urgence ophtalmologique. L’objectif principal est de permettre aux patients justifiant d’un traitement immunomodulateur d’en bénéficier sans retard et dans les modalités les plus efficaces. Une prise en charge spécialisée permet également de mieux répondre aux attentes du patient. Le retentissement des atteintes dites modérées sur la qualité de vie est important et peut être quantifié par une échelle spécifique. Un des objectifs de la prise en charge ophtalmologique est de présenter au patient les possibilités, les limites et les résultats potentiels de la chirurgie de réhabilitation fonctionnelle et esthétique. Il est important d’écouter le patient, de l’associer aux décisions et de justifier le délai nécessaire avant d’initier le traitement chirurgical de l’atteinte séquellaire. Conclusion L’orbitopathie dysthyroïdienne est une pathologie complexe pouvant entraîner une dégradation importante de la qualité de vie et dont l’évolution est difficile à prévoir. Pendant la phase active de la maladie, les phénomènes inflammatoires peuvent régresser spontanément ou en réponse à un traitement immuno-modulateur ; alors qu’en phase inactive, ces traitements seront inefficaces quelle que soit la sévérité résiduelle de l’orbitopathie. Une bonne connaissance de la symptomatologie et des signes cliniques est nécessaire afin d’organiser au mieux la prise en charge. L’enjeu est d’offrir aux patients qui le nécessitent un suivi spécialisé, afin qu’ils puissent bénéficier dans le délai approprié de la meilleure solution thérapeutique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :