Publié le 18 mai 2008Lecture 5 min
Troubles de la déglutition du sujet âgé : que faire ?
D. STRUBEL, C. FEUILLET, C. CANALES, CHU de Nîmes
Après le diagnostic des troubles de la déglutition (Reconnaître et évaluer les troubles de la déglutition du sujet âgé), un 2e volet est consacré à la prise en soin. Celle-ci est au mieux plurimodale et pluridisciplinaire, et vise à éviter les complications et préserver l’équilibre alimentaire et la qualité de vie des patients. Les moyens à solliciter sont habituellement simples, mais doivent être coordonnés et adaptés à chaque situation grâce à l’intervention d’une diététicienne.
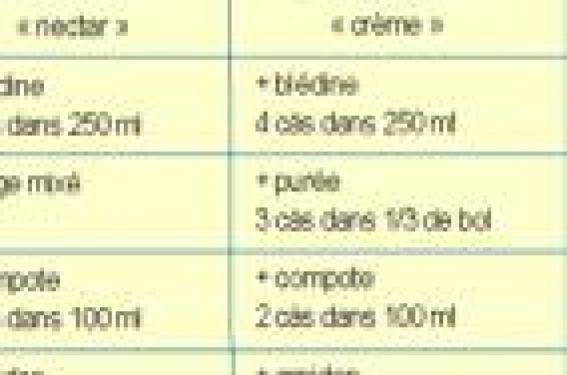
Bilan de la déglutition par l’orthophoniste Le médecin devrait pouvoir recourir le plus souvent possible à une orthophoniste soit pour diagnostiquer une dysphagie plus discrète, soit pour évaluer de façon plus précise toute dysphagie selon un protocole bien codifié, le TCFD ou test de capacité fonctionnelle de la déglutition élaboré par Guatterie de l’équipe du CHU de Bordeaux. Ce bilan permet non seulement de diagnostiquer la dysphagie, mais de préciser sa sévérité, son mécanisme et d’évaluer l’effet de différentes textures d’aliments pour adapter la prise en charge thérapeutique. Il consiste à tester des volumes croissants de liquides puis de solides avec différentes textures et de déterminer la limite entre une déglutition fonctionnelle et une dysphagie. Ce bilan permet éventuellement de préciser le type de fausse route (tableau 1). Tableau 1. Quel type de fausse route ? • Avant la déglutition : par trouble de la commande volontaire de la phase orale ou retard au déclenchement du réflexe de déglutition. • Pendant la déglutition : reflétant un trouble de l’attention, une prise de parole, un trouble du comportement (précipitation voire agitation). • Après la déglutition : par dysfonctionnement pharyngé ou anomalie de la jonction pharyngo-œsophagienne. Certains malades présentent une apraxie de la déglutition avec une mauvaise coordination de la propulsion du bolus en bouche et une déglutition intermittente ou impossible, de telle sorte que les aliments restent en bouche. Quels objectifs ? La prise en soin vise 3 objectifs simultanés : – prévenir les complications infectieuses et les blocages alimentaires ; – assurer des apports alimentaires suffisants pour préserver l’équilibre nutritionnel ; – préserver la qualité de vie et notamment garder la notion de plaisir au cours des repas. Pour cela, il faut recourir à divers moyens complémentaires, qui vont mettre en jeu l’ensemble des personnes s’occupant du malade, de la famille et des professionnels de soins. Recommandations pratiques Soigner l’hygiène buccodentaire L’hygiène buccale doit être particulièrement attentive, avec des soins de bouche répétés, des recours aux produits hydratants des muqueuses. Des soins odontologiques sont habituellement souhaitables pour traiter les dents défectueuses, adapter une prothèse dentaire, supprimer les foyers infectieux. Être attentif aux conditions du repas Veiller à l’aménagement des repas Le malade doit être installé de façon adaptée, en position assise, tronc vertical, tête en légère anté-flexion (position de protection du larynx) ; si un soignant l’assiste, celui-ci doit se placer en face de lui à la même hauteur, proposer de petites bouchées et vérifier que chaque bouchée est avalée. Prendre le temps La présentation des repas doit être attrayante et un temps suffisant doit être accordé pour la prise des repas. Veiller aux médicaments La posologie des médicaments perturbant la vigilance doit être ajustée. Le recours à la diététicienne L’adaptation des aliments nécessite habituellement le recours à une diététicienne après bilan de l’orthophoniste. La prise de liquides est-elle possible ? Si la prise de liquides est possible, il faut éviter l’utilisation d’une pipette, qui provoque une hyper-extension de la tête, préférer parfois une paille, utiliser éventuellement des boissons gazeuses, plus stimulantes pour la déglutition, et éviter l’eau tiède. Si la prise de liquides est dysphagique, il faut épaissir les boissons avec des gélifiants du commerce ou des produits gélifiés disponibles (tableau 2). Quel type d’aliments ? Face à des troubles de déglutition occasionnels aux solides, il faut éviter les aliments en gros morceaux, les aliments filandreux ou secs. Dans les cas plus marqués, il faut jouer sur la texture des aliments ; dans l’idéal, celle-ci doit pouvoir varier entre une texture normale, tendre, hachée, mixée et liquide. Elle peut être obtenue par le choix des aliments (légumes plus ou moins mous et/ou écrasables à la fourchette) et des préparations suffisamment lubrifiées et onctueuses pour faciliter la déglutition. Le mixage systématique des aliments dans les institutions est souvent inutile voire préjudiciable car responsable d’anorexie. Compléments nutritionnels De nombreux compléments nutritionnels sont disponibles permettant de compléter les apports en protéines ou vitamines et de renforcer les apports caloriques. Jouer sur les saveurs Les saveurs acides et salées sont considérées comme plus stimulantes de la déglutition ; le jus de citron peut être un apport intéressant. Quand d’autres mesures sont envisagées Dans une optique curative D’autres traitements sont parfois à envisager : myotomie du sphincter supérieur de l’œsophage, chirurgie d’un diverticule de Zenker, injection de toxine botulinique dans le sphincter supérieur de l’œsophage. Dans certains cas précisés par l’exploration vidéo, des postures spécifiques permettent de mieux orienter le bol alimentaire. Quant à la rééducation, elle mérite encore d’être mieux évaluée. Dans une optique palliative Enfin, la pose d’une gastrostomie per-endoscopique (GPE) peut être envisagée dans des troubles de déglutition sévères, entraînant des complications infectieuses comme la phase aiguë d’un AVC, ou devant des troubles évolutifs et sévères comme une maladie de Charcot. La GPE n’est par contre pas indiquée habituellement dans les états démentiels sévères, car elle ne réduit pas les complications infectieuses et les escarres, n’améliore pas la qualité de vie et ne modifie pas la survie.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :