Publié le 19 mai 2009Lecture 17 min
Le syndrome de Korsakoff en 2009
A.-L. PITEL*, F. VIADER*,**, F. EUSTACHE**, H. BEAUNIEUX**,*** *Inserm, EPHE, Université de Caen, Unité U923, GIP Cyceron, CHU Côte de Nacre, Caen **Département de Neurologie, CHU Côte de Nacre, Caen ***Université de Caen
La compréhension du syndrome de Korsakoff, syndrome amnésique lié à une carence en thiamine le plus souvent secondaire à une intoxication alcoolique, a bénéficié des travaux récents en neuropsychologie cognitive qui ont démontré l’existence d’un continuum entre l’alcoolisme chronique et le syndrome de Korsakoff. Ceci souligne la nécessité d’une action préventive précoce bien avant l’apparition des troubles mnésiques, qui une fois installés deviennent irréversibles.
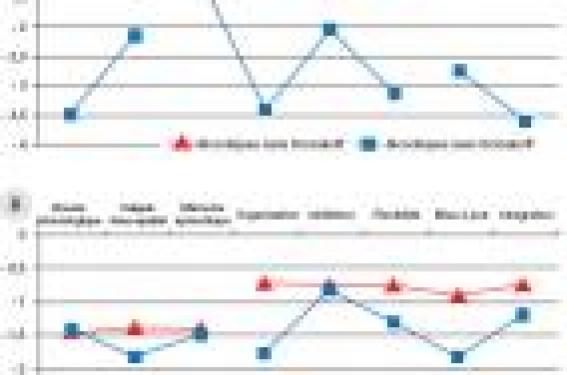
La première description clinique d’un syndrome amnésique dû à une intoxication alcoolique fut donnée par Sergueï Korsakoff (1) lors d’une conférence à Paris en 1889, où le psychiatre russe rapporta le cas d’un malade alcoolique de 37 ans souffrant de troubles de la mémoire et de la marche. Cette affection qu’il avait lui même appelée « psychopolynévrite » devait prendre le nom de syndrome de Korsakoff (SK). Qualifié d’« alcoolo-carentiel » lorsqu’il est dû à l’éthylisme, le SK peut survenir dans d’autres circonstances, dont le point commun est une carence profonde en vitamine B1 : vomissements de la grossesse, dénutrition de toutes causes, dialyse, sida, cancers digestifs traités par 5-fluoro-uracile, chirurgie de l’obésité, réanimation prolongée sous sérum glucosé sans compensation vitaminique (2). Ces syndromes de Korsakoff non alcooliques résultent principalement de malnutrition ou de malabsorption causant une carence en thiamine. Le SK est habituellement constaté au décours d’une encéphalopathie de Gayet-Wernicke, mais il peut aussi se constituer de façon progressive, offrant alors une possibilité supplémentaire de traitement préventif. L’éthylisme chronique étant de très loin sa cause la plus fréquente, c’est seulement au SK alcoolique que nous ferons désormais référence. Critères diagnostiques La quatrième révision du Manuel diagnostique et statistique américain des troubles mentaux (DSM-IV) et la dixième version de la Classification internationale des maladies élaborée par les experts de l’Organisation mondiale de la santé (CIM-10) proposent l’un et l’autre des critères pour le diagnostic du SK. Le DSM-IV identifie d’abord les troubles mnésiques d’origine toxique, pour lesquels il propose les critères suivants : - troubles de la mémoire suffisamment graves pour altérer la vie sociale ou professionnelle ; - ne survenant pas exclusivement au cours d’un état confusionnel ou d’une démence et persistant au-delà de la durée habituelle des effets d’une intoxication aiguë ou d’un sevrage ; - et corrélés, sur la base de l’anamnèse, de l’examen clinique ou des examens complémentaires, à l’utilisation d’une « substance ». Cette classification prévoit ensuite une codification spécifique pour le trouble amnésique persistant induit par l’alcool. Contrairement au DSM-IV, la CIM-10 n’identifie qu’une seule catégorie nosologique, le « SK induit par l’alcool ou d’autres substances psychoactives ou sans précision ». Selon la CIM- 10, le tableau est dominé par les troubles chroniques de la mémoire, épargnant la mémoire à court terme et affectant plus sévèrement les faits récents que les faits anciens, et comprend en outre des perturbations de la perception du temps et de la chronologie des événements, des difficultés à acquérir de nouvelles connaissances et parfois une fabulation intense. Les autres fonctions cognitives sont relativement préservées, et les troubles mnésiques sont sans commune mesure avec les autres perturbations. Le diagnostic du SK est clinique. Nous envisagerons successivement sa description, les données de la neuropathologie et de l’imagerie, et enfin, les acquisitions récentes de la neuropsychologie cognitive Tableau clinique Le syndrome amnésique Le SK est dominé par un syndrome amnésique, affectant massivement la mémoire épisodique antérograde et, à un degré moindre, la mémoire rétrograde, avec un véritable oubli à mesure faisant que les patients vivent pour ainsi dire au jour le jour, sans percevoir la continuité du temps vécu. L’analyse neuropsychologique montre que le déficit affecte à la fois l’encodage et la récupération des souvenirs, les épreuves de reconnaissance étant souvent mieux réussies que le rappel libre, et l’indiçage étant susceptible d’améliorer les résultats. Le SK diffère en cela de l’amnésie par atteinte hippocampique (par exemple, celle du célèbre patient « HM », qui avait subi une hippocampectomie bilatérale pour épilepsie) ou de celle de la maladie d’Alzheimer. Pourtant, des travaux récents suggèrent que les patients korsakoviens utiliseraient des stratégies d’encodage trop superficielles ne leur permettant pas de retrouver l’information de manière efficace dans une tâche de reconnaissance. Ce déficit affecterait de manière disproportionnée la mémoire du contexte spatio-temporel d’acquisition, crucial pour l’encodage en mémoire épisodique. Les patients vivent pour ainsi dire au jour le jour, sans percevoir la continuité du temps vécu. Comme l’a montré récemment une comparaison entre des patients korsakoviens et des éthyliques chroniques sans syndrome amnésique (3), ce déficit d’encodage prédomine certes chez les korsakoviens, mais le trouble de la récupération existe aussi chez les éthyliques non amnésiques, pouvant donc être une conséquence directe de l’intoxication chronique. L’amnésie rétrograde couvre une période de durée variable, pouvant atteindre plusieurs décennies, et prédomine sur les faits récents suivant le gradient de Ribot. La mémoire de travail est un système de mémoire à court terme de capacité limitée permettant le stockage d’informations en vue de leur manipulation. Selon le modèle de Baddeley et Hitch, elle comprend deux « systèmes esclaves », la boucle phonologique et le calepin visuo-spatial, maintenant respectivement les informations verbales et nonverbales, et supervisés par un « administrateur central » qui en assure la coordination. Au cours du syndrome de Korsakoff, il existe une altération modérée à la fois de l’« administrateur central » et des « systèmes esclaves » (tels que mesurés par les tâches d’empan). Cette altération s’inscrit dans une atteinte plus large des fonctions exécutives, et en affecte tous les aspects : capacités d’organisation, d’inhibition, de flexibilité, de mise à jour, de classement, d’estimation cognitive et de prise de décision. Cette altération, présente également chez les éthyliques chroniques non amnésiques, pourrait aussi être imputable aux effets directs de l’intoxication. L’amnésie épisodique absolue tranche avec une conservation de la mémoire sémantique, préservant les acquis didactiques et culturels, un fait que Korsakoff avait déjà souligné, notant que ses malades restaient capables de jouer aux échecs à condition de ne pas perdre l’échiquier de vue. De même, des acquisitions notables restent possibles en mémoire procédurale. Il est commun d’observer que dans une institution, les patients atteints du syndrome de Korsakoff acquièrent rapidement la mémoire topographique des trajets qu’ils accomplissent au quotidien, et il a été abondamment démontré qu’ils sont capables de bénéficier d’apprentissages manuels ou même cognitifs par la répétition des tâches. Confabulations, fausses reconnaissances et anosognosie Les confabulations ont été décrites dès 1889 par Korsakoff lui-même : le patient « racontait en détail où il était allé hier et cependant il n’y était pas allé depuis longtemps, et tous les détails n’étaient que le produit de son imagination ; et quand on lui faisait observer que ce n’était qu’une fantaisie, il ne voulait pas le croire ». Trois types de confabulations peuvent être distingués : la réponse confabulante ou fabulation vraie qui correspond à une réponse plausible se rapportant à des activités routinières, la confabulation de remémoration où le patient revit des tranches de passé réactualisées, et la fabulation purement imaginative qui s’approche du délire avec des thèmes fantastiques ou de grandeur. Les confabulations spontanées sont surtout présentes au début de la maladie, pendant ou juste après l’encéphalopathie de Gayet- Wernicke lorsque le SK s’est installé à sa suite. Les fausses reconnaissances sont des identifications erronées de personnes ou de lieux : le patient pense avoir déjà été en contact avec telle personne ou s’être trouvé dans telle situation. Elles sont également très fréquentes au début de la maladie, mais tendent à disparaître assez rapidement, tout comme les confabulations. Enfin, l’anosognosie est pratiquement constante dans le syndrome de Korsakoff. Elle désigne la méconnaissance par le patient de sa maladie ou de son état. Dans le cadre du SK, il est parfois difficile de distinguer l’anosognosie de l’amnésie. Les confabulations spontanées sont surtout présentes au début de la maladie. Encéphalopathie de Gayet-Wernicke ou début progressif ? Figure 1. Altération de la mémoire épisodique (A) et de la mémoire de travail (B) des patients korsakoviens comparativement à des alcooliques chroniques sans syndrome amnésique évident et à des sujets contrôles (3). Dans la littérature anglo-saxonne, l’encéphalopathie carentielle et le syndrome amnésique sont présentés comme les phases respectivement aiguë et chronique d’une même maladie appelée syndrome de Wernicke- Korsakoff. De fait, dans la grande majorité des cas, le SK est précédé d’une encéphalopathie de Gayet-Wernicke. Le diagnostic de celle-ci repose sur l’association d’une confusion mentale, d’un nystagmus, d’une ophtalmoplégie affectant toujours la latéralité et d’une ataxie, mais le tableau peut être incomplet (4). On connaît cependant des syndromes de Korsakoff de survenue insidieuse, en l’absence de toute encéphalopathie aiguë. Il est possible alors que cette encéphalopathie survienne à bas bruit ou reste inapparente cliniquement, comme le suggère la découverte de lésions spécifiques à l’examen post mortem chez des patients qui n’avaient eu aucun signe clinique évoquant ce diagnostic. Les lésions cérébrales Neuropathologie Les lésions du syndrome de Korsakoff ont la même topographie que celles de l’encéphalopathie de Gayet-Wernicke. Celle-ci réalise ce que Wernicke avait appelé la « polioencéphalite hémorragique supérieure », nécrose hémorragique du tissu cérébral affectant les neurones, les axones et la myéline, de siège mésencéphalique et diencéphalique médian et paramédian, occupant tout ou partie des structures suivantes : corps mamillaires, parois du troisième ventricule, substance grise périaqueducale, noyau dorsomédian du thalamus, plancher du quatrième ventricule et partie supérieure du vermis. Le siège des lésions est déterminé par le turn-over particulièrement rapide de la thiamine dans les neurones de ces régions. Au stade chronique du syndrome de Korsakoff, les lésions hémorragiques disparaissent pour faire place à une atrophie. Le substratum anatomique de l’amnésie au cours du SK a donné lieu à une controverse entre les auteurs français, qui insistaient, à la suite de Delay et Brion (1969), sur les lésions des corps mamillaires, et les auteurs anglo-saxons, tels Victor, Adams et Collins (1971), qui attribuaient l’amnésie aux lésions du noyau dorso-médian du thalamus. Ces structures, appartenant l’une au circuit hippocampo- mamillo-thalamique de Papez, l’autre au circuit amygdalo- thalamo-frontal, peuvent l’une et l’autre être incriminées. La responsabilité de leur atteinte respective est souvent impossible à déterminer, car du fait de leur proximité anatomique, les voies de ces deux circuits sont presque toujours affectées conjointement, en particulier dans le thalamus où le faisceau mamillo-thalamique de Vicq d’Azyr qui relie le corps mamillaire au noyau antérieur est contigu au noyau dorsomédian. Selon S.D. Vann et J.P. Aggleton (5) (2004), l’atteinte des corps mamillaires serait cependant essentielle. Il existe, en outre, une atrophie corticale en rapport avec une sclérose laminaire et une dilatation ventriculaire modérée. Imagerie morphologique Les études en imagerie par résonance magnétique (IRM) dans le SK ont confirmé les travaux post mortem montrant une atrophie cérébrale diffuse à la fois corticale et sous-corticale prédominant sur les lobes frontaux, le cortex temporal interne, les corps mamillaires et le thalamus. L’atrophie hippocampique et la dilatation ventriculaire seraient identiques à celles observées dans la maladie d’Alzheimer. Une étude neuropathologique a également révélé une atteinte de la substance blanche chez les patients korsakoviens, mais il n’existe à l’heure actuelle aucune étude in vivo de la microstructure (imagerie par tenseur de diffusion) ou macrostructure (IRM) de la substance blanche de ces malades. Figure 2. Atteintes structurales dans les corps mamillaires, thalamus, hippocampes, septum médian et bande diagonale deBroca, hémisphères cérébelleux, vermis et pons (8). Imagerie fonctionnelle Figure 3. Analyses des performances individuelles de la mémoire épisodique (A) et de la mémoire de travail (B) des patients korsakoviens et des alcooliques chroniques sans syndrome amnésique évident (C). La première étude en tomographie par émission de positons (TEP) conduite chez un groupe de patients korsakoviens a montré un hypométabolisme du précunéus et du gyrus cingulaire, indiquant selon les auteurs, une interruption du circuit de Papez due aux lésions hypothalamiques. A.M. Aupée et coll. (6) (2001) ont rapporté, chez un groupe de sujets atteints d’amnésie de type Korsakoff de différentes étiologies, un pattern d’hypométabolisme commun incluant les hippocampes, les corps mamillaires, le thalamus, le gyrus cingulaire postérieur, le cortex préfrontal, le gyrus supramarginal et le gyrus temporal moyen. Ces anomalies fonctionnelles, indépendantes de l’étiologie du syndrome amnésique, suggèrent que l’amnésie est associée à un processus commun de déconnexion thalamo-corticale du circuit de Papez. Alcoolisme sans complication neurologique, SK et démence alcoolique : un continuum ? L’évaluation neuropsychologique systématique, dans des cohortes de sujets à risque, des conséquences cérébrales de l’éthylisme chronique a récemment fait progresser les connaissances sur le SK et contribué à préciser sa situation nosologique. La notion d’une continuité des déficits mnésiques et plus généralement cognitifs entre l’état normal et le SK pleinement constitué, déjà proposée il y a près de 40 ans (7), est de nouveau d’actualité. La comparaison des performances de mémoire épisodique et de mémoire de travail entre un groupe de patients korsakoviens (PK) et un groupe d’alcooliques chroniques sans syndrome amnésique évident (AL) montre, d’une part, que ces derniers ont eux aussi des troubles de la mémoire, et , d’autre part, que les patterns d’atteintes sont qualitativement proches dans les deux groupes (figure 1). Les mêmes composantes de la mémoire épisodique sont altérées (même si les PK présentent des déficits plus sévères), à l’exception des capacités d’encodage qui sont affectées de manière disproportionnée chez les PK (figure 3A). Une analyse des performances individuelles révèle un recouvrement entre les résultats des AL les plus gravement atteints et ceux des PK ayant les troubles les moins sévères. Ces AL, présentant des atteintes de la mémoire épisodique proches de celles des PK, sont à l’évidence particulièrement à risque de développer un SK constitué, et devraient faire l’objet d’une attention thérapeutique toute particulière (figure 4A). L’atteinte de la mémoire de travail s’avère elle aussi peu spécifique. L’analyse des performances individuelles montre que les performances des malades des deux groupes se recouvrent largement (figure 3B), même si certains patients korsakoviens sont particulièrement déficitaires d’un point de vue exécutif. Le statut nosologique de ces malades pourrait être réexaminé au regard du concept de démence alcoolique (figure 4B). Les données de la morphologie vont également dans le sens d’une homogénéité nosologique entre ces groupes. Une étude récente de A. Pfefferbaum et E.V. Sullivan (8) montre une continuité dans la sévérité de l’atrophie cérébrale (figure 2) allant de la diminution modérée de volume chez les AL à une diminution plus sévère chez les PK. Une étude post mortem suggère que l’atteinte de la substance blanche dans le SK serait plus importante que celle mise en évidence chez les AL, mais aucune étude comparative de la substance blanche n’a encore été menée in vivo. La quantité d’alcool consommée n’est pas le seul déterminant de la nature des complications, comme le montre l’absence de corrélation stricte entre la dose ingérée et le degré d’atteinte cérébrale. Comme cela a été suggéré pour l’encéphalopathie carentielle, il est possible que des facteurs génétiques de vulnérabilité aux effets de l’alcool interviennent. La quantité d’alcool consommée n’est pas le seul déterminant de la nature des complications. Les relations entre démence alcoolique et SK sont ambiguës. D. Oslin et coll.9 (1998) ont proposé de retenir le diagnostic de « démence alcoolique probable » si les deux critères suivants étaient remplis : - un tableau clinique de démence (au sens du DSM-IV) au moins 60 jours après la dernière consommation d’alcool ; - et la notion d’un prise significative d’alcool (au moins 35 verres-standard par semaine chez l’homme et 28 chez la femme) pendant au moins 5 ans, et n’ayant pas pris fin plus de 3 ans avant le début des troubles. Figure 4. Représentation du continuum entre l’alcoolisme chronique (AL), le SK et la démence alcoolique3 concernant la mémoire épisodique (A) et la mémoire de travail (B). ALB : Alcoolique borderline ; DAA : démence associée à l’alcool. Selon D. Oslin et coll. (9), le SK doit être considéré comme un cas particulier de démence alcoolique. En 1978, J. Cutting (8) avait comparé les manifestations cliniques de patients atteints d’un SK à celles de patients ayant reçu le diagnostic de démence alcoolique. L’auteur notait deux variétés cliniques du SK : le premier correspondait à la description classique (début aigu, déficit de mémoire isolé et caractère définitif), alors que le second avait de nombreuses similarités avec celui de la démence alcoolique (début progressif, déficits cognitifs globaux et caractère partiellement réversible). Nous retrouvons, ici, la notion de variabilité des conséquences cérébrales de l’alcoolisme, avec la possibilité de plusieurs niveaux d’atteinte, donnant prise dans certains cas à une action thérapeutique. Traitement Au stade d’encéphalopathie de Gayet-Wernicke, la vitaminothérapie B1 parentérale (500 mg/j) fait régresser les signes d’atteinte du tronc cérébral, mais évite rarement l’apparition du syndrome amnésique, surtout chez les éthyliques, ce qui est un argument de plus en faveur d’un rôle spécifique de l’alcool dans celui-ci (11). Le syndrome amnésique korsakovien, une fois constitué, est irréversible. Le sevrage total, la correction de la dénutrition et la vitaminothérapie sont naturellement de mise, et des essais de revalidation cognitive, utilisant les capacités préservées d’apprentissage en mémoire procédurale, peuvent permettre aux patients d’acquérir la maîtrise de nouvelles habiletés, mais l’autonomie sociale de ces sujets reste gravement compromise et les rend irrémédiablement dépendants. C’est sur les mesures préventives que les efforts doivent se concentrer, reposant avant tout sur l’administration parentérale de vitamine B1 à fortes doses et une prise en charge agressive de l’addiction chez les sujets à risque, qu’il est désormais possible de repérer au moyen de bilans neuropsychologiques appropriés. Conclusion Les causes non alcooliques du syndrome de Korsakoff sont devenues moins fréquentes ces dernières années, mais l’alcoolisme chronique reste un problème majeur de santé publique. Le caractère irréversible de l’amnésie korsakovienne souligne l’importance du traitement préventif comme seul moyen d’action efficace. La notion d’une continuité entre l’alcoolisme chronique sans complications neurologiques apparentes et le SK constitué est un fait acquis, bien démontré, en particulier par les travaux récents de neuropsychologie cognitive. Elle offre aux spécialistes d’alcoologie, aux neurologues et à tous les acteurs concernés une possibilité concrète de repérage et de traitement précoce des sujets alcooliques les plus à risque de développer cette redoutable complication de leur maladie.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :