Publié le 21 déc 2010Lecture 6 min
Faut-il opérer une sténose carotide asymptomatique ?
F. WOIMANT, Hôpital Lariboisière, Paris
Il est fréquent de découvrir une sténose carotidienne asymptomatique. On estime que 0,5 % des sujets de 50 à 59 ans et 10 % des sujets de plus de 80 ans présentent une sténose carotide athéromateuse. Le traitement de ces sténoses est avant tout médical. Le bénéfice de la chirurgie en termes de réduction du risque absolu d’infarctus cérébral est très faible, et l’endartériectomie carotidienne ne concerne que quelques patients.
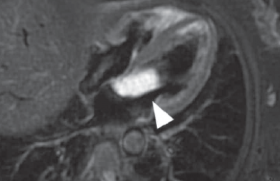
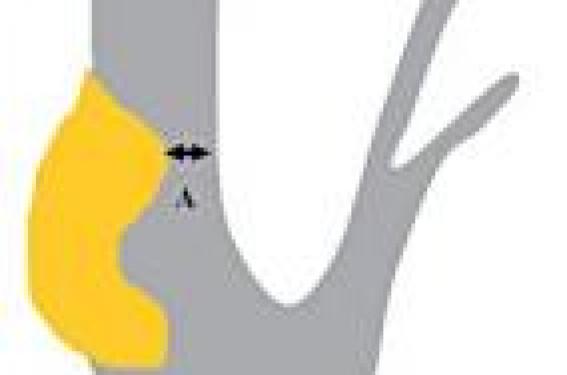
Quel risque vasculaire confère cette sténose ? La présence d’une sténose carotide asymptomatique est associée à : • un risque accru d’infarctus cérébral (IC) Figure 1. Sténose de la carotide : mesure du degré de sténose (B - A/B) selon la méthode Américaine (NASCET : North American Symptomatic Carotid Endarterectomy Trial). Celui-ci est de 1,5 % par an pour les sténoses < 60 % et de 2 à 3 % par an pour les sténoses > 60 %, mesurées selon la méthode américaine NASCET (soit 80 % selon la méthode européenne ECST). Figure 2. Sténose serrée de la carotide. Mais, il faut de plus savoir que les infarctus survenant dans le territoire d’une sténose carotide sont attribuables presque une fois sur deux à une autre cause : embolie cardiaque ou maladie des petites artères (lacunes). Ce risque est nettement inférieur à celui des sténoses > 70 % symptomatiques où il est supérieur à 10 % par an et où 4 infarctus sur 5 sont imputables à la sténose ; • un risque accru de décès d’origine vasculaire L’infarctus du myocarde constitue la première cause de mortalité des patients ayant une sténose carotide asymptomatique. Quelles sont les sténoses les plus à risque d’infarctus cérébral ? En dehors du degré de sténose, d’autres paramètres semblent associés à un risque augmenté d’infarctus cérébral : - l’existence d’IC asymptomatiques (ou silencieux) en imagerie cérébrale ; - la présence d’un retentissement hémodynamique cérébral au Doppler transcrânien ; - une progression rapide de la sténose. D’autres facteurs sont également discutés comme : - la sévérité de la maladie athéromateuse, dont l’existence d’une occlusion controlatérale ; - la détection de HITS (High intensity transcranial Doppler signals) au Doppler transcrânien ; - la modification de la structure de la plaque : surface anfractueuse, ulcérée. La chirurgie de la carotide asymptomatique réduit-elle le risque d’infarctus cérébral ? Compte tenu du faible risque d’infarctus cérébral homolatéral et imputable à une sténose carotide asymptomatique, la démonstration du bénéfice de la chirurgie nécessite un taux faible de complications postopératoires. L’étude ACAS (Asymptomatic Carotid Atherosclerosis Study) a inclus 1 662 patients ayant une sténose > 60 % (mesure NASCET, soit > 80 % mesure européenne). Le risque calculé à 5 ans d’IC ipsilatéral était de 5,1 % dans le groupe opéré versus 11 % dans le groupe recevant uniquement le traitement médical, soit une réduction de 53 % du risque relatif (IC : 22-72 %) et de 1 % du risque absolu. La réduction du risque d’IC n’était pas significative chez la femme et pour les IC ipsilatéraux sévères (et ce sont ceux que l’on souhaite prévenir !). Elle était indépendante du degré de sténose (> 60 %). L’étude ACST (Asymptomatic Carotid Surgery Trial) porte sur un plus grand nombre de patients (3 120), ayant une sténose asymptomatique > 60 % à l’écho-Doppler. Les chirurgiens participant à l’étude devaient faire état d’un risque opératoire ≤ 6 % chez les 50 derniers patients opérés d’une sténose carotide asymptomatique. Cette étude confirme les résultats d’ACAS. Le risque de décès et d’AVC dans les 30 jours de la chirurgie était de 3,1 %. La réduction du risque absolu sur 5 ans (5,3 %) était comparable à celle notée dans ACAS (5,1 %). Le bénéfice était indépendant du degré de sténose, significatif pour les AVC sévères ou mortels, plus modeste chez la femme (RRA d’AVC de 4,1 % chez la femme versus 8,2 % chez l’homme à 5 ans) et ne concernait pas les patients de plus de 75 ans (mais seulement 650 patients âgés > 75 ans étaient inclus dans l’étude, et la moitié d’entre eux sont décédés d’une autre cause au cours des 5 années de suivi). Une métaanalyse combinant les résultats d’ACS, ACST et VA et portant sur 5 223 patients, avec un suivi moyen de 3,3 ans, confirme la réduction du risque absolu d’IC de 1 %. L’analyse en sousgroupe ne montre pas de bénéfice de l’EC chez la femme ou chez le sujet âgé de plus de 75 ans (tableau). Au total, les essais thérapeutiques randomisés montrent que la chirurgie de la sténose carotide asymptomatique réduit le risque d’infarctus cérébral, mais que cette réduction est modeste : environ 1 % par an, en chiffre absolu. Quels patients proposer aux chirurgiens ? Si les essais montrent une réduction significative du risque d’IC chez les patients opérés d’une sténose de l’ACI asymptomatique ≥ 60 %, cette attitude ne doit pas être systématique. En effet, le risque spontané d’IC en cas de sténose asymptomatique est faible (2 % par an). Et l’endartériectomie carotidienne n’apporte qu’un bénéfice faible par rapport au traitement médical, réduisant le risque d’IC à 1 % par an, si le risque opératoire est lui-même inférieur à 3 %. La décision de chirurgie doit donc être prise au cas par cas, en prenant en compte le risque spontané, le risque chirurgical et bien sûr le choix du patient, informé le plus objectivement possible. Il existe un consensus pour individualiser un sous-groupe de sténoses carotides asymptomatiques à plus haut risque pour lesquelles la chirurgie paraît pertinente ; ce sont les sténoses avec retentissement hémodynamique, celles avec signaux transitoires de haute intensité au Doppler transcrânien, celles rapidement évolutives ou associées à des infarctus silencieux. Le risque opératoire doit être rigoureusement évalué car le bénéfice de la chirurgie en dépend étroitement ; le taux de morbimortalité de l’équipe chirurgicale doit être inférieur à 3 %. Ce risque doit être particulièrement étudié chez les femmes et chez les patients âgés de plus de 75 ans, chez lesquels le risque d’AVC et de mortalité postopératoire est plus élevé.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :