Publié le 19 déc 2010Lecture 17 min
À qui prescrire un traitement préventif du sevrage alcoolique ?
S. COSCAS, L. KARILA, A. BENYAMINA, M. REYNAUD, Centre d’Étude, de Recherche et de Traitement des Addictions, Hôpital Paul-Brousse, Villejuif
L’alcool, problème de santé publique majeur, est fréquemment associé à d’importants dommages sur le plan sanitaire et social. La France reste « bien » placée au niveau mondial, même si la consommation moyenne a sensiblement diminué depuis 40 ans. L’alcoolodépendance est désormais considérée comme une maladie relevant d’une intervention médico-psycho-sociale complexe et pluridisciplinaire. Ce premier article pose le difficile problème des bonnes indications du sevrage alcoolique et de son instauration. La stratégie du maintien de l’abstinence sera abordée prochainement.
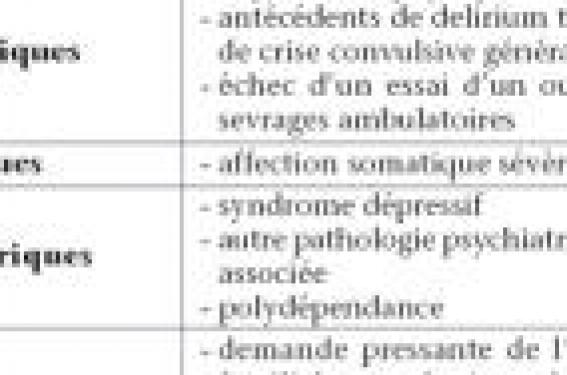
L' addictologie a une mission curative, mais aussi de prévention de l’usage de produits et de leurs effets secondaires. On peut distinguer deux étapes dans la prise en charge : l’obtention de l’abstinence par le sevrage thérapeutique et le maintien de l’abstinence. Le sevrage thérapeutique ne prend tout son sens que lorsqu’il s’intègre dans une stratégie globale de soins du sujet alcoolo - dépendant. Le sevrage peut être à l’origine d’urgences physiques et psychiatriques, c’est pourquoi il est bon d’appliquer les recommandations. Dans les stratégies de maintien de l’abstinence, certaines molécules ont fait la preuve de leur efficacité lors d'études cliniques et sont prescrites chez l'homme. Mais leur utilisation ne se conçoit que dans le cadre d'un projet de soins et d’un suivi médical (psychothérapies, sociothérapies diverses et adaptées à chaque patient). Épidémiologie L'alcool est avec le tabac la substance psychoactive la plus consommée en France. Depuis le début des années 1960, les Français ont réduit leur consommation d’alcool pur de moitié. La consommation est le plus souvent festive sur un mode culturel, mais une partie des consommateurs a un usage problématique, voire une dépendance, qui au moment du sevrage peut être à l’origine de complications majeures. Une forte minorité sont abuseurs ou usagers réguliers excessifs d’alcool (deux millions et demi) et une autre sont alcoolodépendants (un million et demi) ayant perdu le contrôle de leur consommation. L’OMS a fixé des seuils de consommation à risque, c’est-à-dire une consommation moyenne supérieure soit deux verres par jour pour les femmes (14 par semaine), trois pour les hommes (21 par semaine) et quatre par occasion de boire. Mais ces seuils restent à discuter au cas par cas et à confronter au comportement associé (1). En 2005, d’après le baromètre santé de l’Inpes, 84,8 % des Français interrogés, âgés de 12 à 75 ans, déclarent avoir consommé au moins une boisson alcoolisée au cours de l’année. La France est ainsi au onzième rang mondial de la consommation moyenne d’alcool par habitant. À l’échelle européenne, le pays détient la plus forte surmortalité masculine liée à l’alcool, de 30 % supérieure à la moyenne de l’Europe (2). En 2003, la consommation française par habitant de 15 ans et plus était supérieure à 12 litres d’alcool pur (vin, bière et spiritueux). Sur les cinq dernières années, la consommation en équivalent alcool pur de vin est toujours orientée à la baisse, celle de bière également, alors que la consommation de spiritueux est en légère augmentation. Toutefois, les proportions d’individus ayant été ivres au cours de l’année ou ayant potentiellement un usage problématique de l’alcool sont restées stables (1, 5). Les hommes restent majoritaires en termes de consommations, même si la consommation féminine se banalise. Les femmes représentent 10 % des consultantes pour difficultés avec l’alcool en médecine générale. Leur consommation est caractérisée par des alcools forts, le plus souvent solitaire, au domicile, associée à la prise de psychotropes. Il est clairement établi que la grossesse doit être un temps de repérage des consommations de substances psychoactives. Chez les jeunes, on observe des consommations d’alcool fluctuantes, mobiles, intermittentes et surtout paroxystiques inquiétantes. Ainsi, les jeunes sont peu nombreux à consommer de l’alcool quotidiennement, mais leurs consommations les mènent plus souvent à l’ivresse que celles des plus âgés. Repérage Il est essentiel de savoir caractériser la consommation pour distinguer l’usage à risque, l’usage nocif de la dépendance. Dans la pratique, faire la différence entre l’usage nocif et l’alcoolodépendance n’est parfois pas aisé. L’utilisation d’un agenda de consommation est un outil objectif qui permet de calculer la quantité d’alcool ingérée par jour appelée CDA (consommation déclarée d’alcool/jour). Q (gramme) = Qté d’alcool (litre) x Degré d’alcool (%) x 0,8 On peut retenir pour référence : 1 verre de vin = 1 unité standard = 10 grammes d’alcool. Ensuite, il est nécessaire d’analyser le comportement car la quantité ne fait pas le diagnostic. • L’usage à risque est défini comme l’usage d’une substance avec des modalités de consommation et/ou des quantités et/ou des situations à risque sans critère de dépendance. • L’abus (3) ou l’usage nocif (4) sont caractérisés par une consommation répétée induisant des dommages dans les domaines somatiques, psychoaffectifs ou sociaux (pour le sujet lui-même, pour son environnement proche ou l’entourage à distance), et ceci sans atteindre les critères de dépendance. L’important est que cette consommation se répète et induit des dommages. • La dépendance est définie par une impossibilité de s’abstenir de consommer avec un syndrome de tolérance (augmentation des doses pour obtenir le même effet) et un syndrome de sevrage à l’arrêt. On distingue la dépendance psychique avec des envies irrésistibles (ou « craving »), de la dépendance physique ou syndrome de sevrage (3). Description du syndrome de sevrage • Troubles subjectifs : anxiété, agitation, irritabilité, insomnie, cauchemars • Troubles neurovégétatifs : sueurs, tremblements, tachycardie, hypertension artérielle • Troubles digestifs : anorexie, nausées, vomissements Dans les heures qui suivent, ce tableau peut s’aggraver ou se compliquer : - signes confusionnels : troubles de la concentration, de la mémoire, du jugement ; - hallucinations, delirium, convulsions, hyperthermie. Rechercher les facteurs de risque d’abus ou de dépendance est une étape essentielle, comme l’usage précoce, les consommations autothérapeutiques, le cumul des consommations, les conduites d’excès et la répétition des consom mations à risque. Une situation sociale précaire et des comorbidités psychiatriques et/ou somatiques sont des facteurs de gravité supplémentaires qui seront étudiés. On sera attentif à rechercher une autre conduite addictive. La recherche de troubles psychopathologiques est systématique. On peut améliorer le repérage à l’aide de questionnaires standardisés (DETA - AUDIT - FACE) qui permettent d’évaluer de façon globale l’état du sujet. Tout au long de la prise en charge, la motivation est un moteur pour accéder au changement. L’accompagnement thérapeutique doit se doubler d’une orientation et d’une aide socioéducative. Sur le plan biologique, on utilise des facteurs permettant de surveiller l’évolution et le maintien de l’abstinence ou une éventuelle rechute. La CDT (transferrine désialylée ou carbohydrate-deficient transferrine), marqueur le plus sensible et spécifique, permet de repérer environ une consommation supérieure à six verres d’alcool par jour (5, 6). Alors que la Gamma GT se positive environ à dix verres d’alcool par jour et le VGM (volume globulaire moyen) augmente plus tardivement lors des usages nocifs. Prise en charge du sevrage thérapeutique en alcool Le sevrage thérapeutique en alcool Le temps du sevrage est parfois un passage obligé pour les usages nocifs mais un objectif pour un syndrome d’alcoolodépendance. Les objectifs doivent être précisés avec le patient afin d’intégrer le sevrage dans un projet de soins. Son consentement éclairé doit être recueilli pour la réalisation du projet thérapeutique. C’est dans un contexte favorable avec une maturation suffisante du projet de soins que sera décidé le moment du sevrage. Plus la motivation d’abstinence est forte, plus l’indication d’un sevrage s’impose et meilleur est le pronostic. L’information, le conseil, des attitudes de soutien peuvent déclencher une prise de conscience, faire évoluer la motivation du malade, mobiliser son entourage. Le traitement de la dépendance implique la nécessité d’un sevrage thérapeutique et d’une abstinence totale et durable. Lorsqu’une dépendance est installée, le retour à une consommation modérée est considéré comme très difficile, voire impossible, par de nombreux experts. Pour les abuseurs, le retour à une consommation contrôlée reste l’objectif dans la majorité des cas, avec un conseil minimal parfois suffisant. Le sevrage thérapeutique assure la prévention et le traitement des symptômes de dépendance physique et des complications induites par la suppression brutale de l’alcool. Il a aussi pour fonction d’engager le patient dans un processus de soins, dans l’espoir d’obtenir le maintien de l’abstinence, à défaut une amélioration clinique à long terme. Il s’agit d’un temps de rupture qui renforce la prise de conscience de la dépendance et une exploration de l’état du sujet abstinent vis-à-vis de l’alcool. Le sujet se retrouve autonome pour pouvoir envisager un nouveau projet. Le sevrage du patient nécessite une prise en charge médicalisée et pluridisciplinaire dans un travail en réseau. Dans tous les cas, le sevrage doit être préparé, le sujet étant à l’origine de la demande. Les contre-indications absolues au sevrage n’existent pas, il s’agit plutôt de non-indications au sevrage immédiat. Cela n’empêche pas la prise en charge et l’accompagnement du patient dans une perspective de sevrage ultérieur (7, 8). Les non-indications au sevrage • Absence totale de demande et de motivation du sujet • Situation de crises (affective, sociale, professionnelle) • Absence de projet thérapeutique (évaluation, objectif, programme) et de projet social. En France, le sevrage thérapeutique est souvent pratiqué au cours d’une hospitalisation d’une durée de huit jours à trois semaines selon les structures (sevrage institutionnel). Mais des mesures alternatives sont aussi possibles comme les sevrages ambulatoires pluridisciplinaires dans les cas de syndrome de sevrage modéré. Il n’est possible que si l’on peut bénéficier d’une participation active du patient. Il est des situations où l’arrêt de l’alcool est imposé à l’alcoolo - dépendant. Dans le cadre d’une « obligation de soins », cette situation peut aussi être le point de départ d’une prise de conscience et d’une démarche de soins. Les sevrages dans « l’urgence », en milieu hospitalier, réalisés dans le cas d’admissions pour des causes somatiques, peuvent être l’occasion d’un dépistage et d’une prise de contact avec l’équipe de liaison en addictologie. Le syndrome de sevrage est résolutif, spontanément ou sous traitement, en 2 à 5 jours. L’apparition plus tardive ou la persistance de ces troubles au-delà de ce délai doit faire évoquer d’autres addictions associées, en particulier aux benzodiazépines. Les disparités des méthodes diagnostiques et thérapeutiques constatées dans le sevrage physique de l’alcoolodépendant ont conduit à la mise en place de conférences de consensus sur le sujet (7,8) . Quel que soit le temps de la prise en charge, il est indispensable d’évaluer la motivation du patient et à quelle étape il se situe face à ses consommations (10,11). Le sevrage ambulatoire Le sevrage ambulatoire a de nombreux avantages, tels que la poursuite de l’activité professionnelle, le maintien des relations familiales et sociales et donc une meilleure acceptation de la part du patient. Il doit rester la prise en charge de choix, mais il n’est possible uniquement qu’en cas de dépendance physique modérée. Le sevrage ambulatoire est plus accessible mais comporte des contre-indications. Certaines mesures peuvent garantir une sécurité du sevrage ambulatoire : - un contact (téléphonique ou en consultation) par jour pendant les 4 premiers jours ; - une consultation 1 à 3 fois par semaine avec une équipe soignante disponible (un infirmier et un médecin référent) ; - commencer le sevrage ambulatoire en début de semaine ; - un arrêt de travail d’une semaine si nécessaire, choix du début par le patient ; - le bilan complémentaire du retentissement sera fait en ambulatoire. Le modèle du sevrage thérapeutique simple peut être utilisé chez des patients alcoolodépendants en ambulatoire ou hospitalisés dans les services de médecine et de chirurgie pour un problème somatique. • Le traitement médicamenteux de première intention est basé sur la prescription d’une benzodiazépine (BZD) à demi-vie longue, à fortes doses et réparties sur la journée avec une décroissance rapidement progressive évitant les risques d’abus. Le diazépam est la molécule de choix, les posologies seront adaptées en fonction de l’état clinique avec un minimum de 3 comprimés par jour jusqu’à 8 comprimés par jour. Un traitement préventif par BZD réduit la fréquence des accidents de sevrage (delirium tremens et/ou convulsions) et les symptômes de sevrage. La précocité du traitement est un élément essentiel de l’efficacité préventive (12). L’intérêt d’un traitement médicamenteux du sevrage chez les malades sans symptômes physiques de dépendance n’a pas été démontré. En cas d’insuffisance hépatocellulaire, on privilégiera une benzodiazépine à demi-vie brève, l’oxazépam, ainsi que chez la personne âgée et la femme enceinte. On associera systématiquement des vitamines B1, B6 et PP à bonnes doses. Une hydratation suffisante de 2 à 3 litres d’eau per os par jour (eau, jus de fruits) sera un complément indispensable. On pourra débuter au moment du sevrage un addictolytique comme l’acamprosate (pour diminuer les envies de consommer) ayant montré un intérêt dans l’augmentation des jours d’abstinence (9). La dose est de 2 comprimés matin, midi et soir et est plus basse en dessous d’un poids de 60 kg. La gravité des symptômes de sevrage est appréciée plus particulièrement par l’échelle CIWA-Ar et l’index de Cushman (28,29). Divers instruments d’évaluation déjà largement utilisés au niveau international méritent d’être validés en français. Le recours aux thérapies cognitivo- comportementales ou à d’autres approches ont un intérêt. Le sevrage institutionnel Il permet une surveillance continue, notamment pour les personnes isolées ; il soustrait le malade de son environnement (alcool, situations à risque ou conflictuelles) ; il garantit la réalité du sevrage et l’observance des prescriptions ; il est nécessaire en cas de pathologies intriquées ou de syndrome de sevrage sévère. Pour éviter qu’une hospitalisation pour sevrage soit prolongée uniquement à cause du contexte social (précarité, désinsertion, exclusion), il faut, avant l’admission, articuler le projet social et addictologique. Engager une démarche de sevrage des polydépendances est un travail intensif et long. La sévérité des symptômes, la complexité des situations, la fréquence des troubles psychiatriques sousjacents imposent souvent une hospitalisation dans une unité spécialisée. Le sevrage thérapeutique complexe prend une place de choix dans cette indication (7,8). La surveillance clinique peut utiliser une des échelles de gravité du syndrome de sevrage. L’échelle la plus utilisée de la littérature anglo-saxonne (CIWA-R : Clinical Institute Withdrawal Assessment Scale- Alcohol/Revised) n’est pas actuellement validée en France ; par contre, une échelle de gravité purement clinique, le score de Cushman, est utilisable par le personnel médical et infirmier. L’admission se fera préférentiellement le matin avec un éthylotest à l’arrivée. Le traitement médicamenteux à base de diazépam sera débuté si l’éthylotest est inférieur à 0,25 mg d’alcool par litre d’air expiré. La dose est de 60 mg par jour de diazépam répartis sur les 24 h à adapter selon la tolérance. On diminuera de 10 mg toutes les 48 h en fonction des signes cliniques. La surveillance se fera par l’échelle de Cushman trois fois par jour les premiers jours (tableau) : On associera systématiquement la vitaminothérapie B1 (thiamine à la dose de 500 mg par jour), B6 (pyridoxine) et PP à doses efficaces et l’acamprosate (6 cp/j). • La carence en thiamine, fréquente chez l’alcoolodépendant peut provoquer des troubles graves, neurologiques ou car - diaques. Le sevrage peut en favoriser l’apparition, en particulier en cas d’apport glucosé associé. L’hydratation sera suffisante, 2 à 3 litres d’eau per os par jour (eau, jus de fruits). La voie orale doit être préférentiellement utilisée. La voie parentérale est réservée aux formes sévères mais impose des conditions de soins attentifs (risque de défaillance cardiorespiratoire). La prescription de magnésium n’est à envisager qu’en cas d’hypo kaliémie. • La malnutrition sera corrigée, de préférence par voie orale avec des apports nutritionnels équilibrés normocaloriques. La prise en charge psychosociale est intéressante pour le bon fonctionnement du sevrage. L’inform ation, le soutien et l’empathie font que le sevrage est vécu dans un milieu favorable. Les techniques de remobilisation corporelle et de relaxation sont des facteurs de bien-être supplémentaires. • La relation psychothérapeutique peut débuter à cette étape et se poursuivre par la suite. Un travail de revalorisation de l’image de soi et de restauration narcissique de la personne est essentiel. On pourra proposer une psychothérapie individuelle, des psychothérapies de groupe, des thérapies familiales ou de couple, des thérapies comportementales. La participation des mouvements d’entraide dès le sevrage améliore de façon significative le pronostic à long terme. L’accompagnement social complète la prise en charge. Les complications somatiques fréquentes de la maladie alcoolique peuvent s’aggraver, voire se révéler lors du sevrage, et font l’objet de traitements spécifiques. La comorbidité psychiatrique impose une prise en charge intégrée, habituellement un délai d’au moins 2 à 4 semaines de sevrage est conseillé avant d’introduire un traitement antidépresseur associé à la psychothérapie. Les accidents de sevrage sont représentés par les crises comitiales et le delirium tremens (DT). Ces accidents surviennent lors d’un sevrage imposé (accident, chirurgie…) ou résultent d’une erreur dans la conduite d’un sevrage programmé. Ils justifient dans tous les cas une hospitalisation. Un bilan d’entrée sera indispensable pour l’évaluation de cette pathologie à forte intrication somatique. Un examen clinique complet évaluera le retentissement à la recherche de complications de l’intoxication chronique. Les traitements symptomatiques de l’insomnie ou de l’anxiété peuvent être associés si nécessaire pendant une courte durée. Un projet de soins à long terme de type postcure sera envisagé en fonction de la gravité de la dépendance (échec des précédentes prises en charge), des complications somatiques, neuropsychologiques et sociofamiliales et de la motivation du patient. Par la suite et dans tous les cas, un suivi ambulatoire est indispensable. Indications du sevrage institutionnel • Dépendance sévère • Antécédents de delirium tremens et/ou de crises convulsives de sevrage • Sujets fragilisés ayant des difficultés à maintenir l’abstinence suite à un échec de plusieurs tentatives de sevrage • Conséquences sanitaires et sociales sévères • Nécessité d’une hospitalisation prolongée et d’un programme thérapeutique intégré (somatique, psychologique, psychiatrique et social). Conclusion Vaste domaine, l’alcoolodépendance reste une pathologie trop fréquente pour être méconnue. Au vu des données épidémiologiques, chaque somaticien sera amené à prendre en charge dans ses lits ou dans sa file active un sevrage, un maintien d’une abstinence, des complications d’une intoxication chronique ou d’un sevrage mal conduit. Certains éléments de cette prise en charge sont essentiels pour limiter les complications. Cela reste une population difficile à traiter, souvent rejetée, et ayant des comorbidités psychiatriques à prendre en compte.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :